 乳腺外科医の思い
乳腺外科医の思い
乳がんで命を失う女性をなくしたい。それが私たちの使命です。
大塚ブレストケアクリニック院長 乳腺外科
大塚 恒博 先生

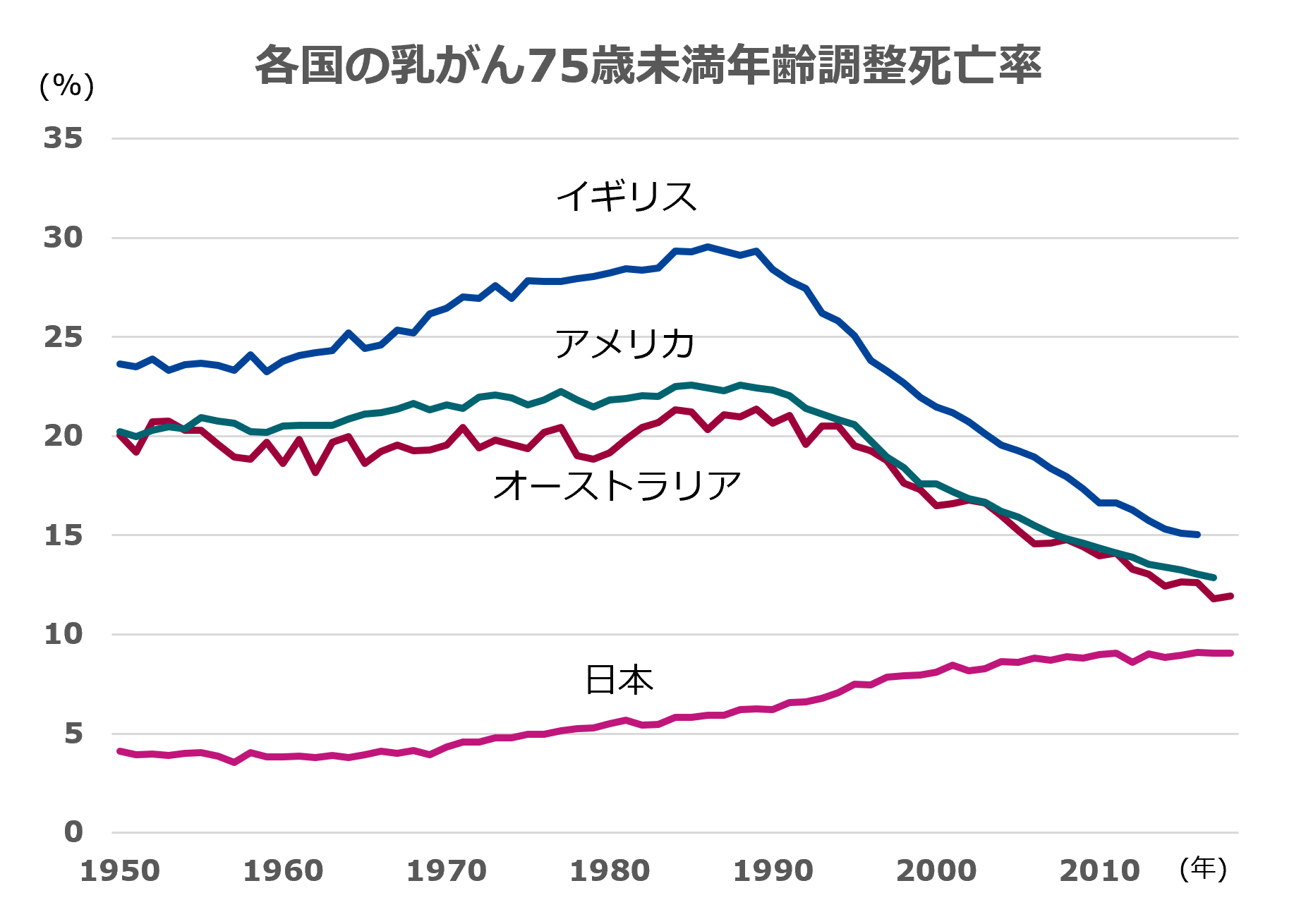
TOPIC1 日本では乳がんにかかる人も亡くなる人も増えている
今、日本では乳がんにかかる女性がどんどん増加しています。2010年には16人に1人だったのが、2018年には9人に1人がかかるという状況です。また、欧米諸国は死亡率が減少傾向にあるのに対し、日本は増加傾向にあります。欧米諸国は検診の受診率が高いこともあり、乳がんで命を失う人はどんどん減っています。この状況を何とかしなくてはならないというのが、私たちの使命だと感じています。
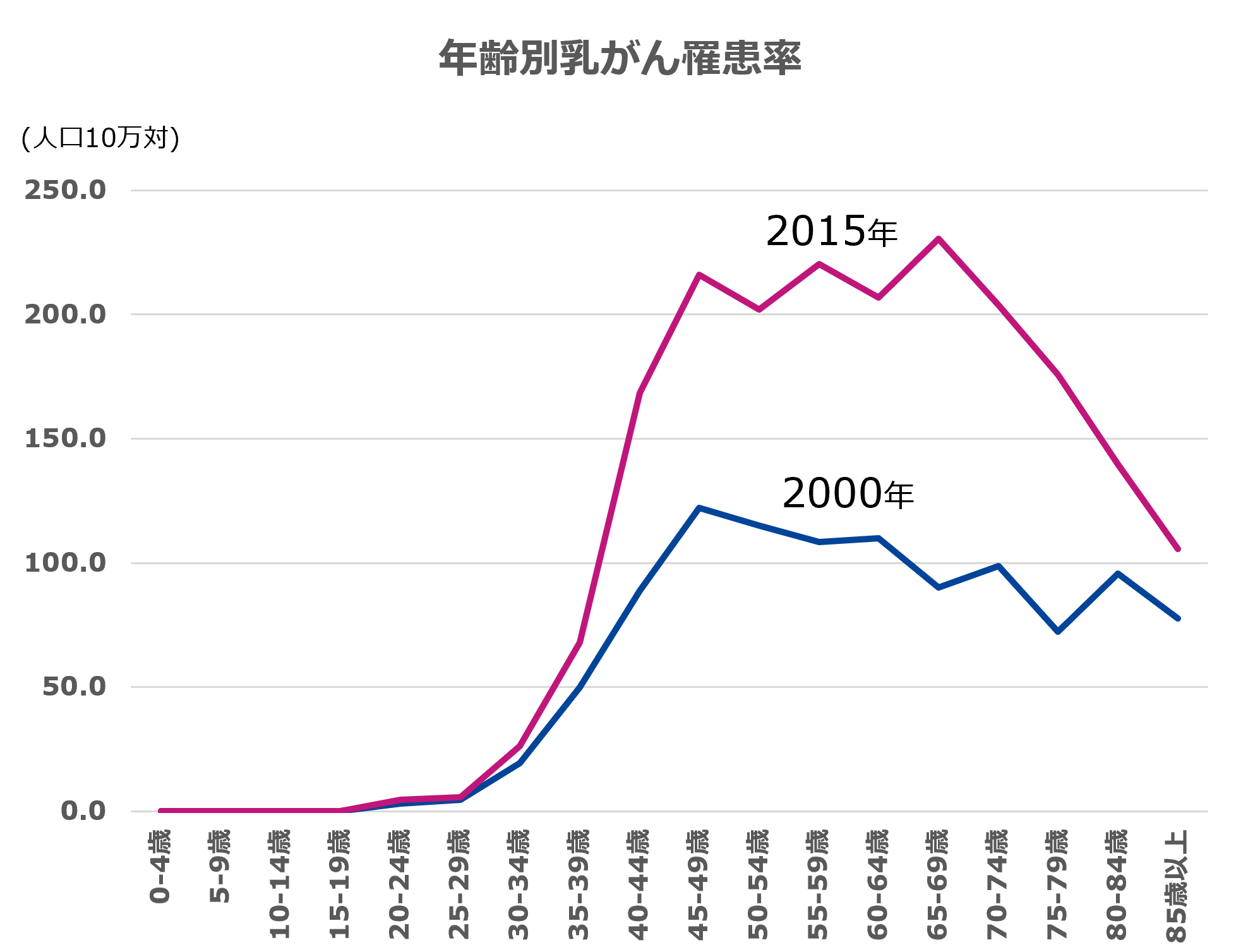
TOPIC2 乳がんにかかる人の年齢層が変化している
乳がんは30代から増加し始めます。2000年は40歳台後半が乳がんにかかるピークであったのが、2015年では60歳台後半がピークへと変化しています。
どの年齢層であっても定期的な検診は継続して受診してほしいです。
TOPIC3 乳房が普段と違うと感じたら?
乳がんといえば乳房にしこり、と思いがちですが、実はしこりがあれば必ず乳がんというわけではないのです。半数は乳腺症というホルモンバランスの不均衡で起こる病気です。それから若い女性に多い病気では乳腺繊維腺腫があります。逆に、しこりではなく、乳房のひきつれや皮膚のただれといった症状が出る乳がんもあります。また、痛みを伴うもののほとんどは乳腺症か授乳期の乳腺炎などで、乳がんの90%は痛みがありません。普段から乳房を意識する習慣をつけ、チェックしておかないと気付かないことも多いのです。
乳房の疾患のうち、ほとんどが良性です。画像診断などで良性であることを確認すれば、心配することはありません。ただし、診断には乳腺に関する専門知識が必要不可欠です。乳房の異変に気付いたら病院の乳腺外来や、近年では乳腺専門のクリニックも増えてきていますので、専門医のいる病院を受診することをお勧めします。
TOPIC4 マンモグラフィーと超音波、どちらが優れている?
乳がんを早期で発見するためには、定期的に乳がん検診を受けることが必要です。
今、乳がん検診で一番精度が整っているのは、乳房のレントゲン検査であるマンモグラフィーです。早期乳がんの兆候である微細な石灰化のような病変は、マンモグラフィーでしか発見できません。これは非浸潤がんといって、乳がんが乳管の中にとどまっている、つまりしこりが触れる前の段階です。この時点で見つかれば、生存率はほぼ100%と言われています。
もうひとつの方法が超音波による検診です。手で触れてもわからない小さなしこりを黒く写し出します。
マンモグラフィーと超音波には、お互いに利点、欠点があります。
マンモグラフィーは全体像を把握するのに非常によく、細かい石灰化を見つけることもできます。また、精度管理、すなわちどこに行っても同じ条件で受けられる体制が整っています。欠点は、いわゆる授乳の経験がない方や若い方など、乳腺の濃度が高い場合は、雲の中に月が隠れているような状態になってしまい、しこりが見えにくいことです。年齢と授乳により乳腺が衰えて脂肪が増えてくると、しこりを見分けやすくなります。マンモグラフィーによる検査が40代以上の人に向くというのは、そういう理由です。
その逆が超音波です。利点は乳腺の濃度が高い場合でも、しこりをよく写せることです。ただ、部分的にしか撮ることができないので、見落とす可能性もゼロではなく、細かい石灰化は見付けられません。
J-STARTによる比較試験の結果、マンモグラフィー・超音波検査併用検診では、早期乳がんの発見率がマンモグラフィー単独検診と比べて1.5倍になると報告されています。
※J-START:乳がん検診における超音波検査の有効性を検証するための比較試験
乳がんの早期発見のために
マンモグラフィーと超音波、両方の利点を生かすためには、特徴に応じて使い分けるのが理想的だと考えています。50代以上なら2年に1回のマンモグラフィー、40代ではまだ乳腺も多いので、マンモグラフィーと超音波を隔年で、30代は出産していない人も多く乳腺が発達しているため、超音波による検診が向いています。ただし、50歳以上でも出産・授乳歴のない人は超音波の併用が必要なこともあります。また、30代でもベースラインとして、マンモグラフィーで全体像を把握しておくことも大事だと思います。
乳がんの早期発見のためには、日ごろから乳房を意識した生活習慣“ブレスト・アウェアネス”を心がけましょう。入浴の前や、着替えの際などに乳房を見て、触って、感じて乳房の状態を確かめ、普段と違うと乳房の変化に気づいたらすぐ医師へ相談するようにしましょう。
乳がんは早期で見つかれば助かる病気です。乳がんで命を失わないために、より多くの女性に乳がん検診を受けてほしいと願っています。
